Dermatite atópica
Definição
 A dermatite atópica ou eczema (endógeno) atópico, é uma doença da pele (dermatose) freqüente, que atinge de 1 a 2% da população adulta.
A dermatite atópica ou eczema (endógeno) atópico, é uma doença da pele (dermatose) freqüente, que atinge de 1 a 2% da população adulta.
Esta afecção se desenvolve de maneira geral desde muito cedo, e frequentemente dura anos até sarar durante ou no final da infância. Estima-se que 15% das crianças até aos 7 anosde idade sofram de dermatite atópica. 60% dos casos ocorrem no primeiro ano de vida e 85% nos primeiros 5 anos de vida. Felizmente, aproximadamente 40% dos casos melhor até a idade adulta.
Os casos de dermatite atópica vêm aumentando a cada dia, apesar de ocorrer em todas as raças e em qualquer país, podem estar associados a áreas urbanas e países desenvolvidos.



Em crianças é geralmente está relacionado a alergias alimentares, neste caso, consultar um médico especializado em alergias (Alergologista).
Epidemiologia
– Nos Estados Unidos, estima-se que 12% das crianças sofram de dermatite atópica, com porcentagem de 7 a 10% para os adultos1.
– Em todo o mundo, estima-se que a doença afete cerca de 20% das crianças e 10% dos adultos2.
Causas
As causas da neurodermatite (dermatite atópica) não são completamente conhecida, embora existam múltiplos e variados aspectos que estão relacionados com a doença:
> Uma origem genética (herdada dos pais), a doença é mais frequente em certas famílias
> Fatores externos (causadores ou influenciadores), como:
– A alimentação (ovos, nozes,…)
– Agentes alergênicos (pólen, pelos de animais, ácaros) e alergias em geral. Um estudo publicado em setembro de 2023 na revista científica Allergy mostrou uma conexão entre a dermatite atópica e outras condições alérgicas. O estudo concluiu que há uma ligação estreita entre a presença de anticorpos IgE autorreativos (que atacam o próprio corpo) e a dermatite atópica associada a alergias frequentes, como inflamação alérgica das vias respiratórias e alergias alimentares. Eles descobriram uma ligação próxima entre a autorreatividade de IgE em pacientes com dermatite atópica e doenças alérgicas, incluindo rinite alérgica, asma alérgica e alergias alimentares. A IgE (ou imunoglobulina E) é uma proteína que pode ser produzida em reações alérgicas e à qual o sistema imunológico reage, por exemplo, desenvolvendo dermatite ou inflamação na mucosa nasal3.
– O clima: temperatura e umidade
– Um estado psíquico (o estresse pode ser um desencadeador da doença)
– Uma fraqueza imunológica
– A transpiração
– Agentes infecciosos (favorecidos por ferimentos)
– Ferimentos e agentes poluentes
– Uma pele seca
Sintomas
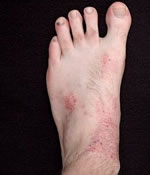


Geralmente os sintomas aparecem antes dos cinco anos de idade, podendo permanecer por tempo inderteminado e variam muito de indivíduo para indivíduo, normalmente atinge áreas específicas, mas pode atingir múltiplas áreas em casos mais severos.
Os sintomas e as áreas mais afetadas são:
– Bebes: Apresentam vermelhidão, descamação e formação de crosta nas bochechas, couro cabeludo, parte da frente dos braços e pernas.
– Crianças e adultos: Pele vermelha e/ou manchada na parte atrás do pescoço, dobras do cotovelo, parte posterior dos joelhos, o rosto, pulsos e antebraços.
Os sintomas menos frequentes, mas que podem ocorrer são:
– Obstrução de folículos pilosos na região da face, parte superior dos braços e coxas.
– Aumento de pele nas dobras da mão ou aumento de pele sob o olho.
– Escurecimento da pele ao redor dos olhos.
Para um diagnóstico exato, consulte um médico.
Um círculo vicioso pode ocorrer, pois se o doente coçar o ferimento ele irá favorecer as inflamações que desencadearão em novos ferimentos,…
Coçar a pele frequentemente também pode causar infecções, os sinais da infecção sã inchaço, vermelhidão, formação de pus. Caso apresente estes sintomas, procure um médico.
Um meio de cessar este problema écuidar bem da pele, hidratando-a regularmente através de produtos adequados contra a neurodermatite. É importante evitar que a pele fique seca.As crianças e os bebês devem ter as unhas cortadas para evitar que coçem as feridas e que tenham uma super infecção.
A neurodermatite se caracteriza por surtos, isto quer dizer que uma pessoa pode não apresentar sintoma algum (assintomática) durante vários meses, mas pode ver a doençareaparecer repentinamente de forma brutal.
A doença aparece em geral desde os primeiros anos de vida (próximo do primeiro ano) e tende em desaparecer com a idade (no final da infância e adolescência).Observamos também um determinado número de pessoas que sofrem de neurodermatite na idade adulta.
Diagnóstico



Em caso de suspeita de eczema, procure um dermatologista.
Os fatores que levam a suspeita sã
– Coceiras recorrentes e por períodos prolongados
– Histórico de alergias na família
– Início dos sintomas quando bebê ou criança
– Piora dos sintomas após exposição a agentes irritantes
Tratamentos
A neurodermatite é uma condição crônica, que pode melhorar ou piorar ao longo do tempo ou em épocas específicas do ano. Os sintomas podem ser tratados com alguns cuidados pessoais e medicamentos. Caso não haja melhora, um médico deve ser consultado.
Para minimizar os sintomas é essencial evitar os fatores agravantes, confira o que evitar em : dicas dermatite atópica
A pesquisa da causa é essencial no tratamento da neurodermatite atópica. Entretanto, se a causa não puder ser eliminada, você pode utilizar os tratamentos seguintes:
– Soluções oleosas para o banho, loções, pomadas e cremes hidratantes ou contra a pele seca. As melhores pomadas e cremes são os mais espessos, que contém pouca ou nenhuma água, como vaselina. Os hidratantes são mais eficientes quando aplicados após o banho. Loções contêm mais água do que cremes e pomadas e são menos eficazes para hidratar a pele.
– Pomadas ou loções à base de uréia: efeito regulador sobre a camada lipófila da pele e desinfetante, pode ter moléculas ligeiramente desinfetantes.
– Anti-sépticos tópicos: para prevenir o desenvolvimento de infeções.
– Anti-histamínicos por via oral (usado principalmente contra coceiras)
– Corticóides tópicos (por via externa), para utilizar principalmente em caso de surtos ou em curta duração (cuidado com o risco de atrofia da pele). Existem várias potências, o menos potente são os único livre de prescrição (1% de hidrocortisona), concentrações menores ou iguais a 0,5 % são menos eficazes), fórmulas mais potentes necessitam de prescrição. Geralmente são aplicas das 1 ou 2 vezes ao dia.
– Novos tratamentos por via externa (pomada, creme,…) que agem no sistema imunológico, como o tacrolimus ou opimecrolimus. Peça orientações ao seu médico, pois devem ser receitados por eles. Pode ser usado em crianças a cima de 2 anos.
– Tratamentos psicoterapêuticos
Para casos severos (todos requerem prescrição, orientação e acompanhamento médico):
– Esteróides orais (ex. prednisona) podem ser ocasionalmente usados para tratar casos severos. Não é recomendado para tratar casos regulares, pois possui fortes efeitos colaterais.
– Fototerapia (terapia com luz ultravioleta) pode ser eficaz no controle da dermatite. No entanto é um tratamento caro e pode aumentar o risco de câncer de pele, por isso só é recomendado para casos severos.
– Drogas imunossupressoras, recomendado somente para pacientes que não respondem a outros tratamentos. Podem causar efeitos adversos severos, inclusive infecções.
Dicas & Prevenção



– Se possível, procure descobrir a causa desencadeadora da neurodermatite, pois isso irá ajudar a limitar melhor o desenvolvimento da doença.
– Procure ter uma alimentação adequada, evitando os alimentos alérgenos como nózes, leite, ovos, alimentos muito apimentados ou temperados.
– Um meio de reidratar a pele é tomar um banho (não muito quente, de cerca de 35°C) de quinze minutos com umapreparação oleosa (por ex. com parafina) para banho. Um fino filme lipídico irá se formar sobre toda a pele e irá contribuir com a melhora do estado do paciente. No entanto banhos quentes ou longos, mais de 10 ou 15 minutos, devem ser evitados, pois pode aumentar o ressecamento da pele.
– Evite o estresse (possível fator desencadeador): adote técnicas de relaxamento.
– Compre roupas pouco alergizantes, com fibras adaptadas.
– Evite ter uma pele seca, pois uma pele desidratada favorece as doenças da pele, como a dermatite atópica.
– Beba bastante água (1 a 1.5 litro de água por dia), pois uma boa hidratação ajuda a evitar ter a pele muito seca.
– Reduza a transpiração, utilize roupas que possibilitem uma evaporação mais fácil (por ex, em caso de atividades físicas).
– Evite ambientes quentes e secos e mudanças rápidas de temperatura.
– Evite a exposição a determinados agentes químicos e soluções de limpeza, como: sabonetes, detergentes, perfumes, cosméticos, lã ou fibras sintéticas, poeira, areia e fumaça de cigarro.
Amamentação
Um estudo publicado em 2017, a amamentação materna prolongada e exclusiva de bebês foi associada com um risco reduzido de desenvolvimento de eczema atópico após vários anos, como na adolescência, mas parece não ter efeito protetor sobre a função pulmonar e asma. Este trabalho de investigação foi realizado na Bielorrússia com 13 557 adolescentes nascidos 16 anos antes, quando suas mães participaram de numa iniciativa que promoveu a amamentação em maternidades e clínicas bielorrussas afiliadas. Este estudo foi publicado em 13 de novembro de 2017 na revista JAMA Pediatr. (DOI :10.1001/jamapediatrics.2017.4064).
Fontes: The Wall Street Journal
20.10.2023
Bibliografia e referências científicas:
- The Wall Street Journal, 6 de junho de 2016
- Agência de notícias suíça Keystone-ATS, em parceria com nosso parceiro Pharmapro.ch, em 14 de setembro de 2023
- Agência de notícias suíça Keystone-ATS, em parceria com nosso parceiro Pharmapro.ch, em 14 de setembro de 2023

