Diabetes tipo 2
Resumo diabetes do tipo 2
 O diabetes do tipo 2 é uma doença crônica na qual o corpo tem dificuldade de utilizar a insulina, ou não a produz em quantidades suficientes. Dessa forma, o açúcar, que é o principal combustível do corpo humano, não consegue entrar nas células e se acumula na corrente sanguínea, causando diversas complicações.
O diabetes do tipo 2 é uma doença crônica na qual o corpo tem dificuldade de utilizar a insulina, ou não a produz em quantidades suficientes. Dessa forma, o açúcar, que é o principal combustível do corpo humano, não consegue entrar nas células e se acumula na corrente sanguínea, causando diversas complicações.
A incidência da doença tem aumentado muito nos últimos anos, tanto em países industrializados quanto naqueles em desenvolvimento. Grande parte disso é devido aos maus hábitos alimentares e o advento dos fast-food. Cerca de 90% dos casos de diabetes são do tipo 2. No mundo, estima-se que 5% da população total entre 20-79 anos de idade sofra de diabetes tipo 2. No Brasil, cerca de 5,2% tem a doença e esse número tente a aumentar.
O diabetes do tipo 2 ocorre quando as células apresentam uma resistência à insulina. Não se sabe ainda os motivos exatos que levam a essa resistência, mas a obesidade, excesso de gordura e consumo exagerado de açúcar são algumas das principais causas apontadas. O diabetes do tipo 2 também pode às vezes causada por uma diminuição na produção de insulina pelo pâncreas.
Alguns grupos de risco incluem: pacientes sedentários, obesos, hispânicos e latinos e mulheres grávidas.
A doença muitas vezes não apresenta sintomas claros, o que pode retardar o seu diagnóstico. Alguns deles incluem sede intensa, vontade de urinar, cansaço, fadiga, visão embaçada e perda de peso. O diagnóstico é feito através de medidas de sangue para se verificar a taxa de açúcar. Mede-se também a porcentagem de hemoglobina glicada.
Quando não tratado, o diabetes do tipo 2 pode levar a sérias complicações, como doenças cardiovasculares, perda de visão, AVC, aumento de infecções, pressão alta, etc.
O tratamento é realizado alterando-se os hábitos alimentares do paciente e também através do uso de hipoglicemiantes orais, substâncias que reduzem a glicemia no sangue.
Algumas plantas medicinais como azeitona e frutas como a goiaba, pitanga e tangerina são benéficas no tratamento contra o diabetes tipo 2. A homeopatia também têm se mostrado importante, com o uso de medicamentos à base de arnica e enxofre.
O paciente com diabetes do tipo 2 deve ser muito disciplinado e seguir algumas dicas, como manter uma dieta balanceada e saudável, tomar corretamente a medicação, observar estados de hiper e hipoglicemia, realizar exames regulares de pressão, colesterol e de sangue e tentar controlar o estresse.
Para prevenção, é importante ingerir alimentos saudáveis e ricos em fibras, evitar gorduras e açúcar em excesso, evitar o sobrepeso e praticar atividades físicas regularmente.
3 dicas validadas por um médico para prevenir a diabetes tipo 2
1. Pare de fumar 2. Perca peso 3. Pare de beber refrigerante
Definição
O diabetes tipo 2 é uma doença metabólica crônica que se caracteriza pela dificuldade do corpo em utilizar ainsulina, então as pessoas que sofrem desta diabetes têm uma fraca sensibilidade à insulina (hormônio que permite a entrada do açúcar nas células). Dessa forma, o metabolismo de açúcar pelo corpo fica prejudicado.
Não há cura para o diabetes tipo 2 e, quando não tratado adequadamente, pode ocasionar sérias complicações à saúde, sobretudo no sistema cardiovascular.
Epidemiologia
O diabetes tipo 2 representa cerca de 90% dos casos de diabéticos, sendo que os outros 10% são devido a diabetes tipo 1 ou outras formas da doença (como diabetes gestacional) e está em constante aumento, na maioria das vezes, devido ao sobrepeso, conseqüência do aumento da má-alimentação e do sedentarismo entre a população ocidental. Houve também aumento na incidência da doença na China, onde atualmente existem mais de 10 milhões de diabéticos, certamente conseqüência do aumento da ocidentalização da população.
De acordo com dados da OMS, estima-se que cerca de 5% da população mundial entre 20-79 anos sofra de diabetes tipo 2 e essa incidência tem aumentado tanto em países industrializados quando em países em desenvolvimento.
No Brasil, estima-se que 5,2% da população sofra da doença e essa incidência tende a aumentar muito. Projeções da federação Internacional de Diabetes prevê que os números de casos de diabetes dobrem até o ano de 2025. Os dados preocupam uma vez que grande parcela dos pacientes não sabe que possuem a doença, uma vez que o diagnóstico pode ser postergado em até 7 anos.
– Em 2018 nos Estados Unidos, cerca de 30 milhões de americanos sofriam de diabetes do tipo 2, de acordo com um artigo do Wall Street Journal publicado em março de 2018. Isso representa quase 10% da população americana.
Causas
O diabetes tipo 2 se desenvolve quando o corpo se torna resistente à insulina ou o pâncreas deixa de produzir esse hormônio. Detalhes de como essa resistência à insulina acontece ainda não são totalmente esclarecidos, entretanto, fatores genéticos e maus hábitos alimentares e sedentarismo parece contribuir muito para o desenvolvimento da doença.
O açúcar é combustível fundamental para as células e necessita entrar nelas com a ajuda da insulina. Quando o corpo se torna resistente a insulina ou não a produz em quantidade suficiente, esse mecanismo fica defeituoso e o açúcar se acumula na corrente sanguínea.
O estilo de vida adotado parece influenciar bastante o surgimento da doença. Algumas causas apontadas como importantes para a doença são:
– a obesidade ou o sobrepeso, maior causador da diabetes tipo 2
– uma má-alimentação: alimentação muito gordurosa ou com excesso de consumo de doces e produtos com açúcar refinado (refrigerantes, etc).
Um estudo realizado nos EUA publicado em agosto de 2011, mostra que o consumo de carne vermelha, especialmente os processados de carne vermelha, aumenta claramente o risco de desenvolver diabetes tipo 2. Os autores da pesquisa descobriram que consumir 100 gramas de carne vermelha a cada dia aumentou em 19% o risco de se tornar diabético. Esse risco sobe para 51% se só comer carne vermelha processada (50 gramas), ou seja, um cachorro-quente, uma salsicha ou duas fatias de bacon.
Um estudo realizado em 2017 pela Duke-NUS Medical School em Cingapura mostrou que comer carne vermelha e aves aumentou o risco de diabetes (Tipo 2). O ferro, na forma heme (heme-iron), encontrado em grandes quantidades na carne vermelha e nas aves, explica em parte esse aumento no risco de sofrer de diabetes. Não foi observado naqueles que consomem peixe ou frutos do mar um aumento no risco de sofrer de diabetes. Este estudo foi publicado em 22 de agosto de 2017 na revista American Journal of Epidemiology.
– falta de exercícios físicos (sedentarismo)
– o tabaco (segundo um estudo suíço de 2007, os fumantes tem 44% mais chances de terem uma diabetes de tipo 2)
– estresse no trabalho, especialmente entre as mulheres. O estresse no trabalho parece promover diabetes através de dois fenômenos: interrupção do sistema neuroendócrino e sistema imunológico levando ao aumento da produção de hormônios como o cortisol e a adrenalina, mudanças no comportamento alimentar e de gasto energético, talvez como compensação.
– tomar medicamentos como estatinas e certos agentes anti-hipertensivos.
Um grande estudo finlandês publicado em marco 2015 na revista europeia especializada Diabetologia, mostrou que o risco de diabetes tipo 2, pelo menos entre homens brancos (o estudo envolveu mais de 8.700 homens brancos finlandeses com idades entre 45 a 73 anos), foi cerca de duas vezes maior em pessoas que tomavam estatinas do que naquelas que não tomavam, e 46% maior depois de levar em conta os fatores de correção, tais como a obesidade, para não distorcer os resultados. De acordo com investigadores, as estatinas aumentam a resistência à insulina por volta de 24% e reduz a secreção de insulina em 12%.
Os fatores mencionados acima estão freqüentemente relacionados entre eles, ou seja, uma má dieta e falta de exercícios físicos contribuem para o desenvolvimento do diabetes tipo 2. Além do diabetes tipo 2, maus hábitos alimentares podem desencadear outras doenças, como hipertensão, aterosclerose e até infarto.
– a esquizofrenia pode aumentar diretamente o risco de diabetes, de acordo com um estudo publicado em janeiro de 2017 na revista especializada JAMA Psychiatry. O risco de sofrer diabetes para pessoas com esquizofrenia seria 3 vezes maior do que entre a população em geral. Estes resultados vêm de um estudo realizado por pesquisadores do King’s College, em Londres. As pessoas que são afetadas pela esquizofrenia têm uma expectativa de vida inferior, de até 30 anos, quando comparado com o restante da população, principalmente porque esta doença psiquiátrica aumenta o risco de sofrer de um infarto ou acidente vascular cerebral devido à diabetes, como um fator de risco importante.
Câncer de pâncreas e diabetes
O desenvolvimento de diabetes de forma inesperada, por exemplo, em uma pessoa com peso normal, pode ser um precursor do câncer de pâncreas, de acordo com uma equipe de pesquisadores da Mayo Clinic. O câncer de pâncreas é um dos cânceres mais letais, com uma taxa de sobrevida de 5 anos nos Estados Unidos de menos de 10% em 2018. Quanto mais cedo esse câncer for detectado, maiores as chances de tratamento. De fato, a doença geralmente passa despercebida até o surgimento de uma forma avançada de câncer com, por exemplo, a formação de metástases. Mas, como pesquisadores da Mayo Clinic descobriram e comunicaram em novembro de 2018, para um pequeno número de casos de câncer de pâncreas, uma pista pode ajudar os médicos a encontrar o tumor cedo, enquanto é ainda curável. Esta pista é o diagnóstico inesperado de diabetes. Clínicos gerais e médicos de família devem pensar mais sobre o possível câncer pancreático quando diagnosticarem com diabetes, especialmente idosos, com peso normal e que fumam. Nestes casos raros, o diabetes é diretamente causado pelo câncer de pâncreas. Sabe-se que a insulina é produzida no pâncreas.
Grupos de risco
As causas exatas do diabetes tipo 2 ainda não estão totalmente elucidadas. Entretanto, alguns fatores e grupos de risco podem ser delineados como possíveis causadores da doença. Dentro os principais, destacam-se:
– Pacientes obesos: quanto maior a quantidade de gordura no corpo, mais resistentes as células são à ação da insulina. Além disso, a distribuição de gordura também é um fator importante. Estudos indicam que se a gordura se distribui principalmente na região abdominal, maiores são as chances do paciente desenvolver diabetes tipo 2.
– Pacientes sedentários: a atividade física além de controlar o peso, usa o excesso de açúcar no sangue para realizar os exercícios.
– Pacientes com histórico familiar de diabetes tipo 2.
– Pacientes hispânicos, negros, indígenas e descendentes asiáticos parecem ter risco aumentado de desenvolver a doença.
– A idade também é um fator de risco importante, uma vez que a incidência de diabetes tipo 2 aumenta com o aumento da idade, sobretudo após os 45 anos.
– Pacientes com pré-diabetes não tratada: o pré-diabetes é uma condição na qual as taxas de açúcar do sangue estão aumentadas mas ainda não caracteriza o diabetes. Essa condição normalmente evolui para diabetes tipo 2.
– Pacientes grávidas: se durante a gravidez a paciente desenvolveu diabetes gestacional, há risco aumentado de desenvolver diabetes tipo 2 em alguma época da vida. Além disso, se a mãe deu a luz a um bebê com mais de 4 kg, o risco também é alto.
– As pessoas com psoríase correm um risco mais elevado de desenvolver diabetes tipo 2 do que aquelas sem psoríase, este risco aumenta consideravelmente dependendo da gravidade da doença. Os cientistas descobriram que as pessoas com psoríase com 10% ou mais do corpo afetado são 64% mais propensas a desenvolver diabetes do que aqueles sem psoríase, independentemente dos fatores de risco tradicionais, como o peso corpóreo. Este estudo é o primeiro que mostra uma ligação entre a gravidade da psoríase e o aumento do risco de desenvolver diabetes em pessoas que sofrem desta doença dermatológica. De acordo com um comunicado do estudo publicado no dia 14 de novembro de 2017, o tipo de inflamação observada na psoríase é conhecida desencadeadora de resistência à insulina (a causa do diabetes). Estes resultados vêm de um estudo realizado pela Universidade da Pensilvânia (University of Pennsylvania) e publicado em novembro de 2017 no Journal of the American Academy of Dermatology (DOI: 10.1016 / j.jaad.2017.10.050).
Sintomas
Os sintomas da diabetes tipo 2 raramente são detectáveis sem a realização de exame de sangue (medição da glicemia), aí está a importância de consultas regulares ao seu médico. É especialmente recomendado para pessoas com excesso de peso, uma vez que o risco de desenvolver diabetes tipo 2 é maior nesses indivíduos.
Note que, em alguns casos, os sinais e sintomas da diabetes do tipo 2 podem ser:
– A concentração elevada de açúcar no sangue provoca a liberação de fluido das células para o sangue por efeito osmótico. Por isso há sensação de sede.
– Há vontade frequente de urinar, pela mesma razão da sensação de sede. Há saída de fluido das células para a corrente sanguínea por efeito osmótico. O fluido é então parcialmenteeliminado pelos rins, por isso há necessidade de urinar com maior frequência.
– Há sensação de fome: as células recebem mais ou menos glicose (que permanece no sangue), e por isso enviarão ao cérebro uma mensagem de que o corpo está com fome.
– Perda de peso: como o organismo usa mais ou menos glicose, as reservas corporais, especialmente células de gordurasão utilizadas como fonte de energia e por isso há perda de peso.
– Fadiga: assim como a sensação de fome e a perda de peso, as células ficam sem glicose levando ao organismo a uma sensação de fadiga.
– Diminuição da visão (fase tardia da diabetes).
– Visão turva e risco de desenvolver outras doenças oculares como glaucoma e catarata.
– Problemas de cicatrização.
– Problemas de pele (pele seca) e das membranas mucosas (gengivite). A pele torna-se seca, devido à má circulação sanguínea e a gengiva também podem ser afetada com o risco de desenvolver gengivite.
– Há aumento no número de infecções, uma vez que a diabetes fragiliza o organismo e torna-o mais susceptível a agentes infecciosos.
– Aparecimento de zonas escuras na pele chamadas de acantose nigricans.
– Disfunção erétil em homens: a má circulação explica este problema.
– Infecções fungicas vaginais: na diabetes há aumento do risco.
– Perda de sensibilidade, especialmente nos pés.
No caso de aparecerem os sinais da diabetes, você deve consultar um médico imediatamente, pois as consequências dafalta de tratamento após 10-15 anos podem ser muito graves como macroangiopatias (danos às veias ou artérias), complicações cardíacas como insuficiência cardíaca e também problemas oculares e de gangrena.
Diagnóstico
O diagnóstico do diabetes tipo 2 é feito medindo-se as taxas de açúcar no sangue e os efeitos na hemoglobina.
No entanto, uma comunidade acadêmica americana recomendou em 8 de março de 2018, o relaxamento da meta do valor da hemoglobina glicada (HbA1c) para valores entre 7% e 8% em pacientes com diabetes tipo 2. A instituição American College of Physicians tomou essa decisão no início de março de 2018 com base em estudos. Esta decisão não foi unânime entre outras associações médicas, como a American Diabetes Association, que estima o valor da HbA1c como o valor alvo em 7% ou menos.
– Teste de glicemia em jejum: nesse exame, amostras de sangue são coletadas e o nível global de açúcar é medido em mg/dL ou mmol/L. Níveis acima de 126 mg/dL indicam diabetes. Níveis entre 100 e 125 mg/dL indicam um estado pré-diabético, sendo que abaixo de 100 mg/dL é considerado normal.
– Teste de glicemia aleatória: nesse exame, não é necessário que o paciente esteja em jejum. Nesse exame, níveis de glicose acima de 200 mg/dL indicam diabetes. Taxas entre 140 mg/dL e 199 mg/dL evidenciam o estado pré-diabético que, quando não tratado, evolui para diabetes. Abaixo de 140 mg/dL os níveis de glicose são normais.
– Teste de tolerância oral à glicose: nesse exame, o paciente faz jejum de uma noite inteira e os níveis de glicose são medidos pela manhã. Após essa medida, a pessoa bebe um líquido açucarado e os níveis de glicose são medidos periodicamente. Valores abaixo de 140 mg/dL são normais. Acima de 200 mg/dL após 2 horas indica diabetes. Valores entre 140 e 199 mg/dL indica o pré-diabetes.
Após os 45 anos de idade, os pacientes devem monitorar constantemente os níveis de açúcar para verificar a presença ou não de diabetes. Após o diagnóstico, exames periódicos devem ser feitos para que se acompanhe a evolução da doença e do tratamento. Além disso, os níveis de colesterol também são medidos, bem como as funções renais, funções da tireóide e estadode saúde do fígado. O médico também medirá sua pressão arterial e necessidade de aumento das doses de insulina.
Complicações
O diabetes tipo 2 é uma doença que pode se tornar muito grave, especialmente pelo fato de que é facilmente ignorada e não apresenta sintomas marcantes, o que pode demorar o diagnóstico e inicio do tratamento. Quando não tratada adequadamente, a doença pode atingir diversos órgãos e comprometer a qualidade de vida do paciente. As diversas complicações do diabetes são causadas pelo excesso de açúcar no sangue, e incluem:
– Complicações no sistema cardiovascular: vasos e microvasos são atingidos e podem gerar microangiopatia, que pode afetar as coronárias. Isso leva à insuficiência cardíaca e infarto do miocárdio. Outra condição é o estreitamento de artérias, conhecido como aterosclerose, que também pode causar infarto além de derrame e aumento da pressão sanguínea. O risco de derrame é duas vezes maior em pessoas com diabetes e o risco de doenças do coração é quatro vezes maior nesses pacientes, de acordo com dados do American Heart Association.
– Complicações em nervos: nervos podem ficar comprometidos, gerando uma complicação conhecida como neuropatia. Os nervos mais atingidos são de regiões periféricas, como pés e extremidades das mãos. Isso causa formigamento e dor. Além disso, outros nervos atingidos podem ser os que controlam a digestão, causando náuseas, vômitos, diarrérias e constipação.
– Danos aos rins: a lesão nos microvasos renais faz com que o paciente com diabetes tipo 2 possa desenvolver insuficiência renal e dificuldade na filtração dos líquidos corporais, necessitando, muitas vezes, de hemodiálise.
– Danos ao sistema ocular: a lesão em microvasos da retina pode levar o paciente a perda de visão que, muitas vezes, é irreversível.
– “Pé de diabético”: essa condição atinge muitas pessoas com diabetes tipo 2 e é caracterizada por uma irrigação de sangue insuficiente das extremidades dos pés. Isso leva a aumento da incidência de infecções, além de necrose. Nesse estágio, o paciente pode ter parte ou a totalidade do pé anputada.
– Aumento de infecções, sobretudo na boca (dentes e gengivas) e na pele. O paciente com diabetes tipo 2 tem dificuldades de resistir a certas infecções.
– Osteoporose: o diabetes tipo 2 leva a alterações na densidade óssea. Em mulheres, é um fator de risco para o desenvolvimento da osteoporose.
– Problemas de audição, lesão em vasos do sistema auditivo pode levar a problemas na audição, incluindo surdez.
– Doença de Alzheimer: embora não totalmente esclarecido, o diabetes tipo 2 aumenta o risco de desenvolvimento de demência vascular e demência do tipo Alzheimer.
Além dessas complicações, os médicos denominam uma outra condiçã a síndrome metabólica. Essa complicação ocorre quando essas quatro doenças acontecem: diabetes, obesidade, hipertensão e colesterol alto.A síndrome metabólica é perigosa para a saúde, pois com ela aumentam os risco de acidente vascular cerebral (AVC), cegueira, infarto do miocárdio e aterosclerose. O seu médico poderá lhe dizer qual a melhor terapia a ser seguida.
Tratamentos
1. A primeira medida a ser efetuada, em caso de diabetes tipo 2 é mudar o seu estilo de vida, isto é, adotar uma dieta saudável e praticar exercícios físicos (esportes, caminhada, etc.). Esta última medida, segundo um estudo americano (que engloba crianças de 5 anos) é mais eficaz que um tratamento medicamentoso, principalmente em pessoas obesas.
2. A segunda medida, em caso de fracasso da primeira, é adotar um tratamento medicamentoso, com o aval médico, com remédios hipoglicemiantes orais (ver diferentes classes abaixo), ou a insulina, em caso de resistência ou diabetes tipo 2 mais grave.
Agentes hipoglicemiantes tomados por via oral (ex. comprimido) e injetável (ex. injeção):
1. As sulfoniluréias (por ex. glibenclamida,….), tratamento interessante em pessoas idosas e não obesas
2. As biguanidas (por ex. metformina), tratamento interessante em pessoas obesas.
A metformina é muito utilizada para tratar a diabetes do tipo 2. A sua eficácia é comprovada e é bem conhecida. A metformina inibe a gliconeogênese no fígado, isto é, a formação de glucagon pelo fígado.
Um estudo americano do National Diabetes Prevention Program descobriu que as pessoas que tomavam metformina viam seu risco de diabetes diminuir em 31%, como observou a revista Prevention em abril de 2018.
3. As glitazonas (por ex. rosiglitazona)
4. Os inibidores da alfa-glucosidase (por ex. acarbose)
5. Análogos de GLP-1 (por exemplo, exenatida, liraglutida). Estes medicamentos entraram no mercado na década de 2010e podem ajudar a promover a perda de peso. Converse com seu médico.
Semaglutida
Nos Estados Unidos, o FDA autorizou em 5 de dezembro de 2017 a comercialização de um medicamento indicado contra a diabetes tipo 2, a semaglutida (Ozempic). Este medicamento, que é tomado uma vez por semana, funciona estimulando a produção de insulina do corpo e reduzindo o apetite. Um estudo realizado pela indústria que comercializa o medicamento (Novo Nordisk) mostrou que durante um período de 56 semanas os pacientes que tomaram uma dose baixa de Ozempic perderam em média 4,3 kg e os que tomaram uma dose alta perderam 6,1 kg. O estudo contou com 1.200 participantes. O Ozempic pertence a uma classe de medicamentos contra a diabetes, os análogos do GLP-1, que têm alguns efeitos colaterais sérios, como danos nos rins e inflamação do pâncreas. (Fontes: informações da CBSNews e do site Drugs.com)
6. Insulina: alguns pacientes com diabetes tipo 2 podem se beneficiar do uso da insulina, que deve ser administrada em injeções e não por via oral.
7. Os inibidores de DPP-4. Esta é uma nova classe de medicamentos que surgiu por volta de 2010, como por exemplo, o alogliptina.
De acordo com a principal revisão independente francesa, conhecida por sua independência, Prescrire, a relação risco-benefício da gliflozinas é desfavorável1. Em outras palavras, Prescrire desaconselha a prescrição de gliflozinas por médicos para diabetes tipo 2.
8. Os inibidores da SGLT2 (inibidores do co-transportador sódio-glicose tipo 2). Nesta classe incluem as seguintes moléculas: dapagliflozina, canagliflozina ou empagliflozina. Esta classe de medicamentos leva a uma diminuição na absorção de glicose e a um aumento da sua excreção urinária.
O objetivo final do tratamento da diabetes tipo 2 é conseguir uma taxa de glicemia de jejum inferior a um determinado valor (é importante observar que as recomendações sobre a taxa de glicemia podem variar entre um país e outro, e entre um ano e outro. Taxa de glicemia a título indicativo, pois somente um médico poderá definir a sua taxa de glicemia ideal).
A cirurgia bariátrica pode ser uma opção interessante para pacientes obesos com Índice de Massa Corporal (IMC) acima de 35. Esse procedimento deve ser indicado apenas para pacientes em risco, uma vez que é um procedimento custoso e delicado.
Para mulheres grávidas, é importante conversar com o médico para ajustar o tratamento durante a gestação.
O médico também poderá receitar medicamentos para controle da hipertensão e do colesterol, mesmo que esses ainda não estejam altos. Isso evitará que eles se elevem durante a doença.
Fitoterapia
Algumas plantas medicinais podem ajudar no tratamento contra o diabetes tipo 2. Algumas delas são:
– Funcho
– Pata de vaca
– Ginseng
– Cogumelo reishi
– Carqueja amarga
– Jambolão
– Chia
Existem inúmeras outras plantas em estudo para o uso contra diabetes. Seu uso não deve substituir os medicamentos convencionais e sempre deve ser monitorado por um médico.
Além das plantas citadas, existem diversas frutas, como a goiaba (fruto e folhas), o mirtilo, a tangerina e a pitanga que auxiliam na redução dos níveis de açúcar no sangue e também previnem aumento de colesterol.
– Spray de calêndula (ajuda a cicatrizar feridas de diabéticos, em venda no Brasil nas farmácias de manipulação)



– Beber 3 xícaras de café por dia foi associado a um menor risco de sofrer de diabetes do tipo 2, de acordo com um grande estudo (estudo de cobertura ou umbrella review em inglês) publicado em 22 de novembro de 2017 no jornal britânico The BMJ (DOI : 10.1136/bmj.j5024). Este estudo também mostrou que beber 3 ou 4 xícaras de café por dia reduziu o risco de mortalidade geral e de doenças cardíacas.
Dicas
O diabetes tipo 2 é uma doença complexa que requer muito cuidado e monitoramento. Algumas dicas então são úteis para a doença:
– Faça constantemente exames de sangue para verificar os níveis de glicemia. Converse com o seu médico e discuta com eles quantas vezes por ano é necessário realizar o teste.
– Mantenha sempre uma dieta saudável à base de frutas, legumes, cereais integrais e verduras. Ela melhora a qualidade de vida e mantém bons níveis de glicemia no sangue. Além disso, pratique exercícios físicos regularmente.
– Evite beliscar durante as refeições e mantenha sempre os horários das alimentações.
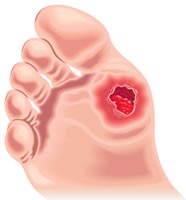
– Úlceras do pé
Lave seus pés regularmente e verifique se não há lesão ou feridas, mesmo que pequenas. De fato, o diabetes mal tratado pode causar sérias complicações nos pés após uma interrupção do fornecimento de sangue aos capilares. Em casos avançados, é chamado de úlceras do pé diabético que são feridas abertas. As feridas se desenvolvem porque o diabetes danifica os nervos e os vasos sanguíneos nos pés.
É importante saber que um diabético pode ter uma sensibilidade menor nos pés do que uma pessoa que não sofre da doença. Daí a importância de observar regularmente os pés ou outras regiões suspeitas de uma pessoa que sofre de diabetes, mesmo que não sinta dor. Em caso de uma lesão suspeita no pé, consulte um médico diretamente.


– Reduza o consumo de álcool, pois ele pode agravar a diabetes.
– Fique atento aos sinais da hipoglicemia. Esses podem ser: sudorese, tremor, fome, ansiedade, tontura, fadiga, dores de cabeça, visão turva, irritabilidade, palidez da pele, batimento cardíaco acelerado e fraqueza.
– Cuidado com hipoglicemia. Essa condição, caracterizada por baixos níveis de açúcar no sangue, pode acontecer a qualquer momento, como, por exemplo, quando você estiver dirigindo ou operando uma máquina pesada. Antes de exercer certos tipos de atividade, meça seu nível de glicose e assegure-se que ele está suficientemente alto.
– No caso de hipoglicemia, tenha sempre à mão algo para comer e descanse por 15 minutos. Depois desse tempo, meça novamente a sua glicemia.
– Fique alerta aos sinais da hiperglicemia, ou seja, um aumento dos níveis de açúcar no sangue. Esses podem ser: urinação freqüente, fadiga, visão turva, aumento da sede, dificuldade de concentração e náuseas.
– Fique atento ao nível de cetonas em sua urina. Esses compostos são produzidos quando o açúcar não entra na célula e o corpo começa a consumir gordura. O aumento de cetonas no organismo pode ocasionar náuseas, vômitos, dores abdominais e perda de peso. Cheque os níveis de cetonas na urina com testes de farmácia específicos para isso. Sempre tenha um acompanhamento médico em caso de qualquer alteração.
– Faça exames de visão regularmente.
– Mantenha suas vacinas em dia.
– Cuide das suas gengivas e da saúde bucal.
– Monitore sempre os níveis de colesterol e pressão alta.
– As dietas de baixo e muito baixo teor de carboidratos (dieta cetogênica) são as únicas terapias dietéticas que têm mostrado, de forma consistente, resultados benéficos para adultos com diabetes (ou pré-diabetes). Essas são as descobertas de 2019 da American Diabetes Association 2.
– Tente reduzir o estresse. Pessoas ansiosas ou estressadas tendem a abandonar as dietas para diabetes. Além disso, o estresse libera hormônios que impedem que a insulina aja adequadamente, de forma que o problema se agrava. Pratique técnicas de relaxamento e medicação para lidar com o nervosismo.
– Se você fuma, peça ajuda para abandonar o cigarro, pois ele piora a doença.
O diabetes é uma doença séria e que necessita de muita disciplina do paciente. Portanto, acima de tudo, mantenha uma atitude positiva com relação a doença e siga as recomendações médicas.
Prevenção
O diabetes tipo 2, diferentemente do diabetes tipo 1, pode ser prevenido até certo ponto. A principal medida preventiva é a mudança do estilo de vida. Abaixo está um quadro com algumas dicas de prevenção:
– Matenha uma dieta saudável.
– Evite doces, refrigerantes e gorduras em excesso. Dê preferência às frutas, legumes e verduras.
Um estudo francês publicado em 2017 mostrou que o consumo de antioxidantes provenientes de frutas, verduras e chás (por exemplo, chá preto) foi associado a uma redução no risco de diabetes tipo 2. Entre os antioxidantes, tem-se notavelmente as vitaminas C e E, licopenos e flavonóides. O café, que é rico em antioxidantes, não foi levado em conta, já que estudos já mostraram no passado uma associação entre esta bebida e a redução do risco de diabetes tipo 2. Este estudo francês, realizado pelo INSERM, contou com 64.223 mulheres entre 1993 e 2008. No momento da entrada no estudo, as mulheres não tinham diabetes nem doença cardiovascular. As participantes tiveram que preencher um formulário incluindo mais de 200 alimentos para escolher para qualificar sua dieta. Cada alimento foi notado pelo seu efeito antioxidante. Os resultados mostraram que o risco de diabetes diminuiu com o aumento no consumo de alimentos ricos em antioxidantes até um nível de 15 mmol/dia, acima do qual o efeito atingiu um patamar. Este estudo foi publicado online em 9 de novembro de 2017 no jornal europeu Diabetologia (DOI: 10.1007 / s00125-017-4489-7).
– Ingira mais fibras. Elas ajudam a controlar o peso, a glicemia e reduz o risco de doenças cardíacas.
Dieta mediterrânea e diabetes
A dieta mediterrânea pode ser uma boa maneira de melhorar os níveis glicêmicos (de açúcar) no sangue em pessoas com diabetes, de acordo com um estudo alemão realizado principalmente pela instituição Deutsche Institut für Ernährungsforschung. A presença de grandes quantidades de fibras alimentares em frutas e vegetais parece estar na raiz dos efeitos benéficos desta dieta sobre o diabetes, conforme o levantamento realizado por pesquisadores alemães. Para chegar a suas conclusões, os cientistas levaram em conta mais de 5.000 participantes. Em comparação com outras dietas (ex. regime paleo), a dieta mediterrânea foi a mais eficaz na redução da glicemia de jejum. Este estudo foi publicado em 4 de janeiro de 2018 na revista científica European Journal of Epidemiology (DOI: 10.1007 / s10654-017-0352-x).
– Pratique exercícios físicos regularmente.
– Mantenha um peso saudável. O sobrepeso é um dos principais fatores de risco para o diabetes.
– Coma grãos integrais. Eles têm muitas fibras, ajudam a controlar o peso e manter a glicemia reduzida.
– Evite dietas milagrosas. Elas podem te fazer perder peso a principio, mas não são efetivas para prevenir o diabetes. Ao invés disso, opte por uma reeducação alimentar.
– Se você tem diabetes tipo 2, é preferível consumir frutas inteiras ao invés de sucos, de acordo com um estudo da Harvard Medical School publicado em agosto de 2013. Recomenda-se variar as frutas consumidas diariamente, por exemplo, consumir cada dia várias frutas diferentes, como banana, maçã, pera, uvas, etc. Sempre consulte seu nutricionista ou médico para obter mais informações e conselhos personalizados.
– Consumir 1 iogurte por dia pode reduzir o risco de diabetes tipo 2 em 18%, de acordo com grande um estudo realizado nos EUA, que analisou dados de mais de 100.000 americanos, publicado no final de novembro de 2014 no jornal BMC Medicine. Para os pesquisadores, o consumo diário de iogurte pode ser um elemento a ser incorporado para uma alimentação saudável e equilibrada. O consumo de outros produtos lácteos, como leite ou queijo, não demonstrou nenhum efeito. Este estudo foi realizado sob a direção do Dr. Frank Hu da Escola Harvard de Saúde Pública em Boston (EUA).
Leia nossas dicas de alimentação para diabetes: 10 alimentos para diabéticos
Fontes:
Mayo Clinic, American Journal of Epidemiology, BMC Medicine, Diabetologia (DOI: 10.1007 / s00125-017-4489-7), Journal of the American Academy of Dermatology (DOI: 10.1016 / j.jaad.2017.10.050), Prevention, Diabetic Medicine (DOI: 10,1111 / dme.13537), European Journal of Epidemiology (DOI: 10.1007 / s10654-017-0352-x), The Wall Street Journal, Prescrire.
Pessoas responsáveis e envolvidas na escrita deste arquivo:
Xavier Gruffat (farmacêutico e editor-chefe da Criasaude.com.br), Seheno Harinjato (editor da Criasaude.com.br, chefe de Infografia).
Atualização:
Este artigo foi modificado em 03.07.2021
Créditos das fotos:
Criasaude.com.br, Fotolia.com
Bibliografia e referências científicas:
- Link do PDF da Prescrire datado de dezembro de 2020 em 10 de janeiro de 2021 – data de atualização desta seção, no link
- The Wall Street Journal , edição de 30 de janeiro de 2021

